Infiammazioni cutanee e microbiota intestinale
Microbiota intestinale e pelle presentano un legame molto stretto, con aspetti interessanti che, se conosciuti, possono aiutare a comprendere meglio le diverse sfaccettature delle malattie dermatologiche.
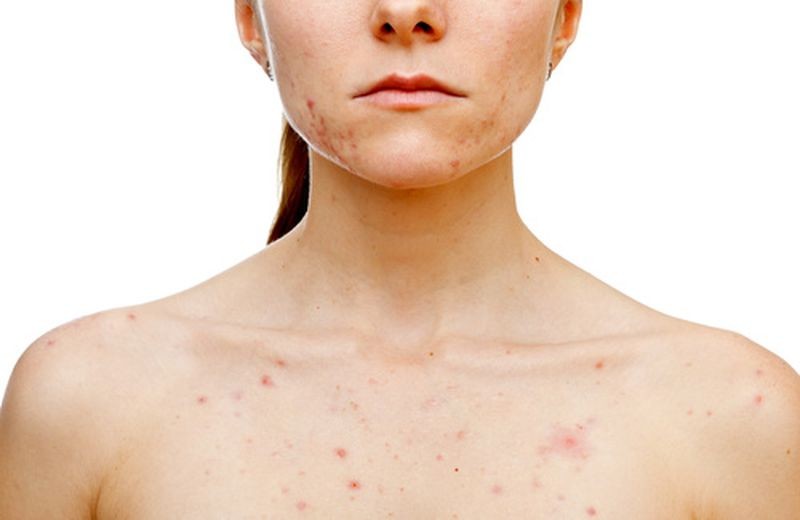 Una patologia infiammatoria cronica della cute caratterizzata da un andamento cronico-recidivante: è questa la definizione comunemente accettata di dermatite atopica. Colpisce il 6-20% dei bambini e l’1-3% degli adulti, non poche persone quindi. Inoltre, in circa il 95% dei casi i sintomi iniziano a manifestarsi entro il compimento del quinto anno di vita. E tra questi, uno su quattro dovrà fare i conti con la dermatite atopica per il resto della vita.
Una patologia infiammatoria cronica della cute caratterizzata da un andamento cronico-recidivante: è questa la definizione comunemente accettata di dermatite atopica. Colpisce il 6-20% dei bambini e l’1-3% degli adulti, non poche persone quindi. Inoltre, in circa il 95% dei casi i sintomi iniziano a manifestarsi entro il compimento del quinto anno di vita. E tra questi, uno su quattro dovrà fare i conti con la dermatite atopica per il resto della vita.
Ma la dermatite atopica, spesso e volentieri, non viaggia da sola: circa il 30% dei bambini in età prescolare affetto da questa patologia presenta anche allergie alimentari, come per esempio quelle all’uovo, al latte e all’arachide.
E le forme moderato-severe di dermatite atopica sono associate a un rischio superiore alla media di asma e rinite allergica. I suoi sintomi tipici sono le lesioni eczematose acute e croniche, che a seconda dei casi possono variare anche parecchio in termini di entità.
Anche le sedi dove queste lesioni si manifestano possono cambiare da individuo a individuo e, nella stessa persona, possono cambiare con l’avanzare dell’età. In generale, le più frequenti sono il volto, il collo, le aree periorali e retro-auricolari e le pieghe flessorie degli arti.
Negli ultimi anni, grazie alla ricerca, abbiamo capito che la dermatite atopica non è una patologia unicamente dermatologica. Si considera l’epifenomeno cutaneo di una condizione immunologica complessa, l’atopia. Questo termine indica una predisposizione genetica alle sensibilizzazioni allergiche con un’estrinsecazione poli-distrettuale. In pratica l’atopia può riguardare diversi distretti “barriera”, quelli che ci separano dall’ambiente esterno: oltre alla pelle, quindi, anche l’albero respiratorio e il tratto gastro-enterico. Nonostante sia nota da secoli, sappiamo ancora poco sui meccanismi eziopatologici che sostengono la dermatite atopica. Sappiamo per esempio che nella sua insorgenza sono coinvolti due pathways: il sistema immunitario, nelle sue componenti innata e adattativa, e la barriera cutanea. Di recente inoltre è stato osservato che nei pazienti atopici sono presenti “difetti” sia dal punto di vista qualitativo sia da quello quantitativo nelle ceramidi dello strato corneo, lipidi componenti del cemento intercorneocitario e che pertanto hanno essenzialmente una funzione di barriera.
SCENDE IN CAMPO IL MICROBIOTA
Il microbiota intestinale, conosciuto anche come flora intestinale, consiste nell’insieme di microrganismi che vivono all’interno dell’intestino e che interagiscono in esso, regolandone alcuni aspetti della funzionalità. Si tratta prevalentemente di batteri che, se presenti in corretto equilibrio, permettono di sostenere lo stato di salute dell’ospite, ad esempio mantenendo efficiente il sistema immunitario, consentendo la produzione di nutrienti importanti per il nostro organismo e mantenendo in una condizione ottimale l’asse intestino-pelle.
Il microbiota è un ecosistema complesso che può essere alterato a causa dei fattori ambientali che costituiscono lo stile di vita dell’ospite come l’alimentazione, le terapie farmacologiche, l’attività sportiva e altro ancora.
In questi casi il disequilibrio che si crea prende il nome di disbiosi intestinale, contribuendo significativamente ad alterare lo stato di salute dell’individuo. In letteratura sono numerose le evidenze di un’intima connessione tra il microbiota intestinale e la pelle anche nelle principali patologie dermatologiche come dermatite atopica, psoriasi e acne. Nei diversi studi svolti sulle relazioni tra pelle e intestino, si è infatti riscontrato che la disbiosi intestinale determina un innalzamento del tono infiammatorio e della permeabilità intestinale. Questa condizione permette l’ingresso nella circolazione sistemica di molecole che contribuiscono a influenzare la severità dei sintomi dermatologici. Il microbiota intestinale e i suoi metaboliti interagiscono con le nostre cellule e i geni in esse contenuti; inoltre, sono in grado di trasformare gli alimenti che ingeriamo, influenzano le nostre funzioni metaboliche e anche il nostro stato di salute generale. Tale ecosistema presenta numerose connessioni con diversi distretti dell’organismo, come il cervello, il sistema immunitario e l’apparato respiratorio. Tra queste interconnessioni, è importante citare anche quella che sussiste tra microbiota intestinale e pelle.
Per molto tempo lo studio dei problemi alla pelle è stato affrontato solo da un punto di vista dermatologico. Con studi più recenti si è compreso, invece, come esista una forte connessione tra microbiota e pelle nonché come le concause delle patologie cutanee possano essere ricercate anche nella comunità microbica che risiede nell’intestino. Le problematiche di tipo cutaneo possono essere, pertanto, correlate a una disbiosi intestinale, favorita a sua volta da un’alimentazione scorretta, o da altri fattori ambientali che contribuiscono anche allo sviluppo di un’infiammazione sistemica. Si è infatti compreso come la corretta funzionalità intestinale e la composizione del microbiota abbiano il ruolo di mediatori nell’infiammazione cutanea.
Vediamo dunque di capire in modo più specifico in cosa consiste l’asse intestino-pelle (“gut-Skin Axis”) e come il microbiota intestinale influisca sulla salute dermatologica.
L’ASSE INTESTINO-PELLE
Sul ruolo del microbioma intestinale nella dermatite atopica ci sono ormai numerosi studi in letteratura. Sembra infatti che l’esposizione ai batteri simbiotici, in particolare nella prima fase della vita, sia fondamentale nell’induzione della tolleranza immunologica, una condizione necessaria perla prevenzione delle allergie e delle ipersensibilità alimentari.
L’intestino in condizioni fisiologiche rappresenta una barriera che seleziona accuratamente le molecole che la attraversano ed è in grado di bloccare ciò che è potenzialmente dannoso (come le tossine). Se però diventa permeabile, viene a mancare la sua capacità protettiva, consentendo dunque il passaggio di sostanze che raggiungono diversi distretti corporei, tra i quali la pelle. Le patologie dermatologiche nascono, dunque, anche di conseguenza all’accumulo di queste sostanze, scatenando una serie di processi di tipo infiammatorio. Di qui l’importanza di condurre appropriate indagini per capire il legame tra microbiota e pelle di modo tale da individuare come curare eventuali patologie dermatologiche in maniera mirata ed efficace.
La profonda conoscenza del microbiota intestinale ha permesso di scoprire aspetti interessanti legati alle patologie cutanee e di arrivare ad alcuni sviluppi terapeutici innovativi, come la creazione di prebiotici e probiotici in grado di migliorare la salute dell’individuo attraverso un’azione che passa dall’ecosistema microbico che risiede nell’intestino. Si è anche potuto comprendere la comunicazione bilaterale che avviene a livello dell’asse intestino-pelle: come abbiamo visto, questo rappresenta una delle numerose interconnessioni possibili nelle relazioni che il microbiota crea con l’organismo.
Ecco dunque alcune delle patologie dermatologiche più frequenti che presentano anche alterazioni a livello del rapporto microbiota-pelle:
• acne;
• dermatite atopica;
• psoriasi.
DISBIOSI INTESTINALE E ACNE
L’acne ha cause che non sono ancora state ben definite, ma le ricerche hanno dimostrato un legame tra intestino infiammato e pelle, con un coinvolgimento specifico del microbiota sia nell’insorgenza che nel consolidamento di questa patologia. Esistono alcune condizioni che possono influenzare negativamente la relazione tra disbiosi intestinale e acne, ad esempio situazioni a livello emotivo, come depressione e ansia, oppure a livello alimentare, in presenza di una dieta non equilibrata. In questi casi si verifica un aumento della permeabilità intestinale, che porta l’accentuazione di una condizione di infiammazione cutanea. Mangiare più sano e integrare l’alimentazione con probiotici come lattobacilli e bifidobatteri, oltre a seguire una terapia farmacologica specifica (se indicata dal medico), sono tutti metodi validi per contrastare l’acne.
DISBIOSI INTESTINALE E DERMATITE ATOPICA
La dermatite atopica (AD) è tra le malattie cutanee più diffuse ed è caratterizzata da un’infiammazione cronica della pelle. Studi scientifici hanno dimostrato come la disbiosi intestinale favorisca l’insorgere della dermatite atopica. Ciò accade quando nell’intestino è presente una disbiosi e gruppi microbici come Bacteroides, Clostridioides difficile ed Escherichia coli proliferano a scapito di gruppi definiti benefici come Akkermansia, Bifidobacterium e Lactobacillus.
Per la dermatite atopica esistono però dei rimedi efficaci, perché la severità della sintomatologia può essere alleviata mediante l’assunzione di alimenti prebiotici e probiotici appositi, una volta accertata la presenza di disbiosi.
DISBIOSI INTESTINALE E PSORIASI
La psoriasi è una malattia autoimmune che provoca l’infiammazione della pelle, a carattere cronico e recidivante. Si tratta di una patologia della cute con una componente genetica e nella quale si assiste appunto a un’attivazione anomala del sistema immunitario. Grazie alla ricerca si è potuto constatare come disbiosi intestinale e psoriasi siano fra loro correlate. In questi casi, il microbiota del paziente affetto da questa patologia risulta differente rispetto a quello di un individuo sano: in particolar modo risulta più povero di batteri benefici, come ad esempio il Faecalibacterium prausnitzii, che ha la capacità di produrre molecole con azione antinfiammatoria in grado di regolare il sistema immunitario.
Le ricerche hanno inoltre dimostrato che la permeabilità dell’intestino può essere regolata grazie a una dieta con ridotto apporto di zuccheri semplici, grassi saturi e alcool, e mediante l’integrazione mirata di probiotici. In questo modo è possibile alleviare la sintomatologia cutanea e consentire una riduzione delle recidive.
Tra le altre patologie cutanee che possono insorgere in caso di disbiosi intestinale ricordiamo anche l’acne rosacea, l’eczema, l’alopecia areata e l’idrosadenite suppurativa.
MODULARE IL MICROBIOTA INTESTINALE PER LA SALUTE DELLA PELLE
L a modulazione del microbiota intestinale nella prevenzione e nel trattamento dei problemi cutanei è sicuramente una delle maggiori conquiste della ricerca degli ultimi anni in questa patologia.
Prendersi cura del microbiota intestinale è fondamentale, data l’importanza che questo ecosistema riveste nel determinare la salute dell’intero organismo. Uno stile di vita sano sicuramente è la prima regola che si può adottare, a partire da ciò che mettiamosulla tavola: per influenzare in positivo o negativo l’intestino con l’alimentazione sono sufficienti infatti solo 24 ore.
Ciò che mangiamo dunque influisce sulla composizione del microbiota. Un esempio?
Se assumiamo più grassi saturi quale la carne, eliminando i carboidrati complessi, avremo come risultato una maggiore percentuale di batteri che crescono in presenza di acidi biliari (Alistipes, Biolophila e Bacteroides) e una minore di quella dei Firmicutes (come Roseburia, Eubacterium rectale e Ruminococcus bromii), più ghiotti di fibre.
Allo stesso modo, conoscere il proprio microbiota risulta di importanza fondamentale per poter tenere sotto controllo l’intestino e la salute della pelle (ma anche dell’intero organismo), così da poter essere in grado di capire quando e come intervenire in caso di disbiosi.
Fonte: https://wellmicro.com/microbiota-intestinale-e-pelle/
Riferimento bibliografici principali:
• Asher MI, Montefort S, Björkstén B, et al;ISAAC Phase three study group.
• Worldwide time trends in the prevalence of symptoms of asthma, allergic rhinoconjuntivitis, and eczema in childhood: ISAAC phases one and three repeat multicountry cross-sectional surveys. Lancet. 2006; 368 (9537): 733-743
• Bath-Hextall F, et al. Dietary exclusions for established atopic eczema. Cochrane Database Syst Rev. 2008
• Bath-Hextall FJ, et al. Dietary supplements for established atopic eczema. Cochrane Database Syst Rev. 2012
• Biedermann T, et al. Regulation of T cell immunity in atopic dermatitis by microbes: the Yin and Yang of cutaneous inflammation. Front Immunol. 2015
• Biedermann T, Skabytska Y, Kaesler S, Volz T. Regulation of T cell immunity in atopic dermatitis by microbes: the Yin and Yang of cutaneous inflammation. Front Immunol. 2015;6:353.
• Bin L, Leung DY. Genetic and epigenetic studies of atopic dermatitis. Allergy Asthma Clin Immunol. 2016; 2016; 12:52
• Sinha S, Lin G, Ferenczi K. The skin microbiome and the gut-skin axis. Clin Dermatol. 2021 Sep-Oct;39(5):829-839;
• Salem I, Ramser A, Isham N, Ghannoum MA. The Gut Microbiome as a Major Regulator of the Gut-Skin Axis. Front Microbiol. 2018 Jul 10;9:1459;
• Kim J, Kim BE, Leung DYM. Pathophysiology of atopic dermatitis: Clinical implications. Allergy Asthma Proc. 2019 Mar 1;40(2):84-92.
© Pensi che questo testo violi qualche norma sul copyright, contenga abusi di qualche tipo? Contatta il responsabile o Leggi come procedere

